[摘 要] 目的 通过对不同慢性肝病患者与AFP、ALP、GGT和CHE 水平的分析,为肝癌的早期诊断和预防提供科学依据。方法 随访2018 例非活动性HBsAg 携带者5 年,收集不同慢性肝病患者的AFP、ALP、GGT 和CHE 检测结果。结果 肝癌组累积发生率为3.02%,50-岁年龄组是高发,男性略大于女性。肝癌组AFP 阳性率为70.49%,ALP 为22.95%,GGT 为62.30%,CHE 异常率为85.29%。肝癌组的AFP、ALP和GGT中位数和阳性率最高,肝癌患者CHE异常率明显大于其他各组,肝癌组和肝硬化组的CHE中位数显著低于慢性乙型肝炎组和非活动性HBsAg携带者。结论 采用癌症标志物AFP联合ALP、GGT和CHE定期监测HBsAg携带者,有助于AFP阴性肝癌的鉴别诊断,对肝癌的早期发现和预防研究具有重要临床意义。
[关键词] 非活动性HBsAg携带者 肝癌 慢性肝病 血清学指标
Analysis of AFP Combined with ALP, GGT and CHE Monitoring HBsAg Carriers
Chen Taoyang, Shen Rong, Yao Hongyu, Fan Jian.
Abstract: Objective To provide scientific basis for early diagnosis and prevention of liver cirrhosis and hepatocellular carcinoma through the analysis of AFP, ALP, GGT and CHE levels in different chronic liver disease patients. Methods 2018 patients with inactive HBsAg carriers were followed up for 5 years to collect the AFP, ALP, GGT and CHE results. Results The cumulative incidence of the liver cancer group was 3.02%. The 50- age group is of higher incidence, males slightly higher than females. The AFP positive rate of the liver cancer group was 70.49%, ALP 22.95%, GGT 62.30%; the abnormal rate of CHE was 85.29%. The median and the positive rate of hepatocellular carcinoma group of AFP, ALP and GGT was the highest. The abnormal rate of CHE in liver cancer patients was significantly higher than the other groups. The median of liver cancer and cirrhosis group were significantly lower than those of chronic hepatitis B group and inactive HBsAg carriers. Conclusion By using cancer markers as AFP, complete with ALP, GGT and CHE to monitor regularly the HBsAg carriers can be helpful for the differential diagnosis of AFP negative hepatocellular carcinoma and for the early detection and prevention of liver cancer.
Key words: inactive HBsAg carriers; liver cancer; chronic liver disease; serological indicators
江苏省启东市是我国原发性肝癌高发区,流行病学研究表明,启东地区的肝癌病因与乙型肝炎关系存在显著关联【1】。慢性乙型肝炎病毒(HBV)感染者的自然史复杂,发展为慢性化肝病乃至肝癌的过程隐匿且漫长;随着慢性肝炎的持续时间延长和严重性程度加剧,即使氨基酸谷丙转氨酶(ALT)正常的非活动性乙型肝炎表面抗原(HBsAg)携带者中,恶化仍有可能发生【2】。肝癌可有二年或更长的无症状期,如未能及时诊断,待发现时多数为中晚期,预后极差【2】。因此,应对罹患肝癌几率较高的HBsAg携带人群【3】进行定期监测,明确不同预后与一些相关肝功能指标的联系【4-7】,达到预防和早期发现肝癌的目的。
目前在肝癌高危人群中开展肝癌筛检,采用肝癌标志物甲胎蛋白(AFP)联合肝脏B 超检查的方案,肝癌二级预防效果显著【3】【4】。研究显示,AFP 是迄今为止发现最早而又应用最广的肝癌标志物,但AFP 在肝癌早期诊断中假阴性率可能高达30%-40%,临床应用受到限制【5】。在慢性肝炎、肝硬化呈隐匿性、长期性进展或致癌变时,即使病人无黄疸、最常代表肝细胞受损的ALT 正常或仅轻度升高、且肝癌标志物AFP 阴性,如若碱性磷酸酶(ALP)、γ-谷氨酰转肽酶(GGT)呈明显增高,临床上往往高度怀疑肝癌发生,提示同时测定AFP、ALP 和GGT,则早期诊断肝癌价值更大【6】。另外,胆碱酯酶(CHE)在临床上反映慢性HBV 感染患者肝损害程度较敏感,肝硬化、肝癌患者的CHE 明显下降,表明肝细胞受损时间较长且病情严重【7】。因此,将AFP 联合ALP、GGT和CHE 定期监测,分析这些血清学指标与不同慢性肝病的相关性,早期判断慢性HBV 感染者进展为肝硬化和肝癌的预后,增加可行根治性治疗的机会【6-8】。为此,我们对启东地区一组HBsAg 携带者的5 年随访结果进行分析。
1 材料和方法
1.1 对象 研究病例均来源于启东肝癌防治研究所临床实验室,2008年1月份收集到非活动性HBsAg携带者2018例,已剔除ALT、AFP异常或其他疾病,每年进行调查随访,完成了每年一次的AFP、ALP、GGT和CHE检测以及肝脏B超或CT检查。至2012年12月,期间肝癌发生61例(年龄53.58±7.86岁),肝硬化80例(平均年龄44.50±8.36岁),因其他疾病发生或死亡病例及失访者共41例,平均随访率为97.97%。非活动性HBsAg携带者、慢性乙肝肝炎和肝硬化诊断均符合《慢性乙型肝炎防治指南》诊断标准【9】。肝癌诊断符合原发性肝癌的临床诊断与分期标准【10】。
1.2 血清学检测指标及方法 所有受检者均采集空腹静脉血10mL,离心后分离血清上机检测。HBsAg:采用ELISA 法,AFP:采用电化学发光法定量测定(正常参考值0~20μg/L),ALP:采用酶动力学法(正常参考值42~140 U/L),GGT:采用酶动力学检测法(正常参考值8~58U/L),CHE:测定采用速率法(正常参考值为5.12~11.55KU/L)。试剂均为上海科华实业有限公司产品。
血清学指标AFP、ALP、GGT的检测值大于正常参考值为阳性,CHE的检测值小于正常参考值为异常。
1.3 统计学处理 数据处理分析运用SPSS 17.0软件。计量资料数据均以中位数表示,进行两组间中位数检验法;计数资料阳性率比较采用卡方检验。以P<0.05判断为差异有统计学意义。
2 结 果
2.1 不同年龄别、性别肝硬化和肝癌累积发生率
表1显示,观察对象中5年失访数共41例,与期初观察总数的年龄别构成比经显著性检验,差异无统计学意义(χ2=0.2169,P=0.9989)。
肝硬化累积发生率3.96%,在30-岁组开始发生,最高在40-岁组,累积率为5.71%,随年龄增大逐渐下降;肝癌累积发生率为3.02%,在30-岁组开始发生,在50-岁组升至最高,累积率为6.07%,以后随年龄增大而下降。见表1。肝硬化患者男女发病性为1.23:1,肝癌患者男女发病性比为1.56:1。见表2。
表1 失访数与期初观察总数年龄别构成比(%)以及不同年龄别肝硬化和肝癌累积发生率(%)
.jpg) 2.2 各组疾病血清AFP、ALP、GGT和CHE中位数比较
2.2 各组疾病血清AFP、ALP、GGT和CHE中位数比较
AFP和GGT中位数,肝癌组最高,依次显著高于肝硬化组、慢性乙型肝炎组及非活动性HBsAg阳性组。ALP中位数,肝癌组依次高于慢性乙型肝炎组、肝硬化组及非活动性HBsAg阳性组。CHE中位数值,慢性乙肝组最高,其次为非活动性HBsAg阳性组,显著高于肝癌组、肝硬化组。见表3。
表3 各组疾病血清AFP、ALP、GGT和CHE的中位数比较
.jpg) 注:肝癌组与其他组比较,* 表示P<0.0500;其余为P>0.0500
注:肝癌组与其他组比较,* 表示P<0.0500;其余为P>0.0500
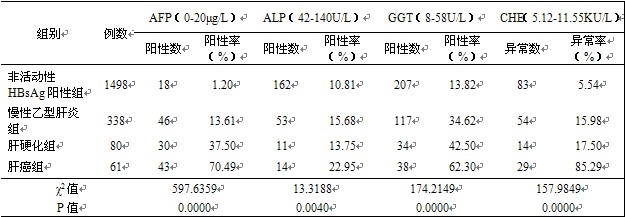
2.3 不同慢性肝病AFP、ALP、GGT和CHE阳性(异常)率分析
表4显示,肝癌组AFP阳性率(70.49%)最高,依次显著高于肝硬化组、慢性乙型肝炎组及非活动性HBsAg阳性组(χ2=597.6359,P=0.0000);肝癌组ALP阳性率(22.95%)依次显著高于慢性乙型肝炎组、肝硬化组及非活动性HBsAg阳性组(χ2=13.3188,P=0.0040)。肝癌组GGT阳性率(62.30%)依次显著高于肝硬化组、慢性乙型肝炎组及非活动性HBsAg阳性组(χ2=174.2149,P=0.0000);肝癌组CHE异常率(85.29%)最高,依次显著高于肝硬化组、慢性乙型肝炎组及非活动性HBsAg阳性组(χ2=157.9849,P=0.0000)。
表4 四项血清学指标在各组中单一诊断阳性率
3 讨 论
原发性肝癌是最常见的恶性肿瘤之一,全球发病率位居第五,我国肝癌发病人数约占全球的55%,位居第二【11】。2008年卫生部公布,全国1-59岁人群HBsAg携带率为7.18%,其中,5-14岁人群为2.42%,15-59岁人群最高,达8.57%【12】。研究报道,原发性肝癌大部分继发于HBV感染的慢性乙型肝炎、肝硬化基础上,慢性乙型肝炎患者最终约有5%左右发展至原发性肝癌;肝癌起病隐匿,潜伏期长,患者通常早期无特殊症状,一旦发病,往往已是中晚期,预后极差【2-5】。本组非活动性HBsAg携带者随访5年的肝硬化累积发生率为3.96% ,肝癌为3.02%,患者分别高发于40-岁和50-岁年龄组的中青年,累积发生率分别为5.71%和6.07 %,男性均略大于女性,与有关报道【1】相似。表明HBsAg携带人群发生肝癌和肝硬化的危险性很大,对健康危害性严重。
目前肝癌的治疗手段发展迅速。研究指出,对早期肝癌实施有效治疗,能显著提高肝癌患者的生存率【3,4】。及时准确地对肝癌开展早期诊断,对治疗疾病与延长患者生命至关重要,因此,通过增加对慢性肝病患者的血清学指标检测,能协助了解病情的进展情况【13】。AFP作为临床上肝癌诊断指标,用于早期诊断和肝癌筛查,但临床上仍有30%-40%肝癌患者尤其小肝癌患者的AFP检测水平呈阴性或低浓度阳性,仅采用AFP检测极易漏诊;且血清AFP阴性肝癌呈有增多趋势,而乙肝后肝硬化及重症肝炎患者的AFP升高也极为常见,AFP阳性率可达19.9%~44.6% 【5】【14】,因此,临床上寻求将AFP联合与肝硬化、肝癌发生密切相关的肝功能酶学指标如ALP、GGT及CHE等,定期监测肝癌高危人群,期待提高肝癌的早期诊断率,延长患者生存期限。
临床发现,血清肝功能指标ALP由肝细胞合成分泌至胆道排泄,当肝细胞受损,可使肝脏合成增多,胆道排泄减少,血中ALP升高。体内ALP活性高度增高时,应考虑由肝癌、胆结石等引起的肝外阻塞性黄疸,中等度增高则考虑体内肝细胞性黄疸,肝内胆道梗阻时血清ALP水平上升幅度较小【6】。GGT广泛分布于人体组织中,正常人血清中GGT主要来自肝脏,在人体细胞线粒体中合成。GGT在急性肝炎、慢性活动性肝炎及肝硬变失代偿时仅轻中度升高;但当阻塞性黄疸时,GGT因排泄障碍而逆流入血,发生原发性肝癌时,GGT在肝内合成亢进,均可引起血中转肽酶显著升高,甚至高达正常的10倍以上;而当慢性肝病晚期,由于肝细胞GGT合成能力丧失,GGT反而很低【15】【16】。本组对象观察结果显示,慢性乙型肝炎、肝硬化和肝癌患者的ALP和GGT中位数值和阳性率均有不同程度升高,肝癌组升高最为显著,其次为肝硬化组,提示ALP和GGT的升高对肝癌的推断作用。
研究报道,早期或急性肝细胞受损,血清中CHE可有增多,当肝实质受损害严重,CHE合成减少,酶活性降低,其下降程度与肝脏损害程度呈正相关。因此,CHE反映肝脏的合成和储备能量,尤其在肝硬化、肝癌时,肝细胞大量损伤坏死,肝组织大量破坏,其CHE 生成明显降低【7】。随访结果显示,肝癌患者CHE异常率明显大于其他各组,CHE中位数值以肝硬化组和肝癌组显著低于慢性乙型肝炎组、非活动性HBsAg携带者。提示CHE降低可判断慢性HBV 感染患者的严重进展。
本次对非活动性HBsAg携带者的定期监测,血清学指标的单一诊断结果中,肝癌组AFP阳性率为70.49%,ALP为22.95%,GGT为62.30%,CHE异常率为85.29%;肝硬化组AFP阳性率为37.50%,ALP为13.75%,GGT为42.50%,CHE异常率为17.50%。研究表明,同时检测癌症标志物AFP及ALP、GGT、CHE指标,可能提高肝癌和肝硬化诊断的敏感性和特异性,尤其对AFP阴性肝癌的鉴别诊断,有助于评估病情的严重程度及预后,并对肝癌的早期发现和预防研究具有重要临床意义。
参考文献:
[1] 陆培新,王金兵,吴一迁等. 乙型肝炎表面抗原携带者队列前瞻性研究在肝癌发生发展中的意义[J]. 中华医学杂志,2001,81(14):856-859.
[2] Llovet J M, Bruix J. Novel advancements in the management of hepatocellular carcinoma in 2008[J]. J Hepatol, 2008,48(1):20-27.
[3] Seung KY. Recent advances in tumor markers of human hepatocellular carcinoma basel [J]. Intervirology, 2008,51(34):8.
[4] 钱耕荪,陈建国,梁安民等. 肝癌筛查及早诊早治技术方案[A]. 董志伟. 中国癌症筛查及早诊早治技术方案(试行)[M]. 北京:人民卫生出版社,2009. 185-213.
[5] 宋婕,李官成. 肝癌相关肿瘤标志物研究新进展[J]. 国际病理科学与临床杂志,2011,31(1):54-58.
[6] ALP、γ-GT和CHE检测在慢性乙型肝炎、肝硬化、肝癌、胆道疾病中的临床意义[J]. 南昌大学学报(医学版),2012,52(2):34-36.
[7] 邓志海. 血清胆碱酯酶水平在慢性乙型肝炎病毒感染中的临床意义[J]. 中国临床新医学,2012,5(4):302-304.
[8] 顾生旺,赵兵,孙瑶瑶等. 395例肝病患者血清甲胎蛋白10年随访[J]. 肝脏,2011,16(3):213-215.
[9] 中华医学会肝病学分会,中华医学会感染病学分会. 慢性乙型肝炎防治指南[J]. 中华传染病杂志,2011, 29(2):65-80.
[10] 中国抗癌协会肝癌专业委员会. 原发性肝癌的临床诊断与分期标准. 中华肝脏病杂志,2001,9(6):324-324.
[11] Tang ZY, Ye SL, Lin YK, et al. A decade’s studies on metastasis of hepatocellular carcinoma[J]. J Cancer Res Clin Oncol, 2004, 130(4):187-196.
[12] 庄辉. 我国乙型肝炎防治现状及目标[J]. 中华内科杂志,2008,47(10):793-795.
[13] Yalcin K, Degertekin H , Yildiz F, Celik Y. Markers of disease activit y in chronic hepatit is B virus infection [J]. Clin Invest M ed, 2003, 26 ( 1) : 27-34.
[14] Leoni S, Piscaglia F, Righini R, et al. Management of small hepatocellular carcinoma[J]. Acta Gastroenterol Belg, 2006,69(2):230-235.
[15] 胡雪峰,刘志刚,于晓明. 血清AFP、CA199、CA125、CEA、GGT联合检测对原发性肝癌的诊断价值[J]. 航空航天医药,2009,20(2):73-74.
[16] Manno M, Camma C, Schepis F, et al. Natural history of chronic HBV carriers in northern Italy: morbidity and mortality after 30 years[J]. Gastroenterology, 2004, 127(3):756-763.
作者简介:陈陶阳(1963—),男,大学本科,医学学士,启东肝癌防治研究所(启东市人民医院)主任医师,主要研究肝癌预防(江苏启东,226200)。
(收稿:2013-11-12 编辑:陈兵)
论文作者:陈陶阳,沈蓉,姚红玉, 樊健
论文发表刊物:《实用医学杂志》2013年11月供稿
论文发表时间:2014-1-6
标签:肝癌论文; 肝硬化论文; 乙型肝炎论文; 活动性论文; 携带者论文; 患者论文; 阳性论文; 《实用医学杂志》2013年11月供稿论文;
