延安大学附属医院内分泌科 陕西延安 716000
【摘要】目的 探讨高同型半胱氨酸血症(hHcy)与2型糖尿病胆囊结石发病风险间的关系。方法 将入选病例分成2型糖尿病伴有胆囊结石组(DG)30例,2型糖尿病不伴胆囊结石组(NDG)32例,同时选择正常对照组31例,分别测定血清Hcy及相关代谢指标。结果 与对照组比较,DG组、NDG组的TC、TG、LDL-C、Hcy、FBG、FINS、PBG、PINS、HOMA-IR、HOMA-β及HbAlc均升高, HDL-C降低,差异均有统计学意义(P<0.05)。DG组与NDG组比较,DG组的TC、TG、LDL-C、Hcy、FBG、FINS、HOMA-IR及HbAlc均升高, HDL-C降低,差异均有统计学意义(P<0.05),两组PBG、PINS及HOMA-β差异均无统计学意义(P>0.05)。多元线性回归分析显示,与胆囊结石相关性较强的指标依次为HOMA-IR、TG、LDL-C、HbAlc、Hcy及FBG。 结论hHcy可能是胆囊结石发生的危险因素。
【关键词】2型糖尿病;胰岛素抵抗;同型半胱氨酸;胆囊结石
同型半胱氨酸(Hcy)是一种含硫基的氨基酸, 是蛋氨酸代谢的中间产物。近年研究显示高同型半胱氨酸血症与糖尿病及其慢性并发症密切相关 [1]。同时,许多研究显示2型糖尿病患者合并胆囊结石比正常人群明显增多,而糖尿病易诱发胆囊结石的机制尚不完全清楚,hHcy是否是胆囊结石发生的危险因素, 本试验采用病例对照配对研究,评价hHcy与2型糖尿病胆囊结石发病风险间的关系。
对象与方法
一、对象:选取2008年1月至2010年1月就诊于内分泌科门诊及住院2型糖尿病患者62例,均为首次诊断的新发病例,符合1999年WHO糖尿病诊断标准,且血清谷氨酸脱羧酶抗体(GAD-Ab)、胰岛细胞抗体(ICA)和胰岛素自身抗体(IAA)均为阴性。同时排除以下情况:①应用胰岛素或口服降糖药物治疗;②使用降血脂药物;③使用β受体阻滞剂、利尿剂等影响脂代谢的药物;④有心脏、肺部疾病;⑤有原发性高血压、肝、肾功能不全;⑥有严重感染及大的手术等严重应激情况者;⑦合并糖尿病急、慢性并发症;⑧长期饮酒、吸烟史;⑨胆道梗阻;⑩已做胆囊切除术。胆囊结石均由B超检查所证实。
选择同期进行健康体检者31例为正常对照组,符合以下入选要求:腹围(男<90cm,女<80cm),血压(SBP<130mmHg,DBP<85mmHg),甘油三酯(TG)<1.7mmol/L,高密度脂蛋白胆固醇(HDL)>1.03mmol/L,排除糖尿病、空腹血糖受损和糖耐量异常,排除血管疾病、肿瘤及其他躯体疾病,无吸烟史。
二、方法:按照入选标准将入选病人分成三组。2型糖尿病伴有胆囊结石组(DG)30例,2型糖尿病不伴胆囊结石组(NDG)32例,正常对照组31例。由专人测定身高、体重、腰围、臀围、并计算出体重指数、腰臀比。禁食12小时后,于次晨8时采集空腹血后测定空腹血糖(FPG)、空腹胰岛素(FINS)、血清胆固醇(TC)、TG、HDL-C、低密度脂蛋白胆固醇( LDL-C)、Hcy、HbAlc。血糖用葡萄糖氧化酶法测定,FINS用放免法测定,TC、TG用酶化学法测定,HbAlc用高压液相色谱法测定。Hcy采用循环酶法试剂盒测定。采用HOMA模型公式计算胰岛素抵抗(IR)指数及胰岛β细胞功能,即:HOMA-IR=(FINS×FPG)/22.5,HOMA-β=20×FINS/(FBG-3.5)。胆囊结石均在空腹做B超时所证实。
三、 统计学方法
采用spss11.0统计软件包进行统计分析,数据以表示,所有资料进行正态性、方差齐性检验,非正态及方差不齐者,进行自然对数转换,多组计量资料间差异性研究用方差分析,两组计量资料用t检验。多因素相关分析采用条件多多元逐步logistic回归分析方法,评价各指标与胆囊结石发病风险之间的关联性。
结果
一、组别之间的比较:见表1、表2。

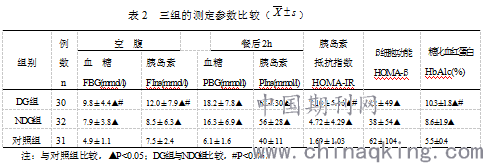
1、三组间年龄、体重指数、腰臀比差异均无统计学意义(P>0.05),说明三组基线平行,具有可比性。
2、与对照组比较,DG组、NDG组的TC、TG、LDL-C、Hcy、FBG、FINS、PBG、PINS、HOMA-IR、HOMA-β及HbAlc均升高, HDL-C降低,差异均有统计学意义(P<0.05)。
3、DG组与NDG组比较,DG组的TC、TG、LDL-C、Hcy、FBG、FINS、、HOMA-IR及HbAlc均升高, HDL-C降低,差异均有统计学意义(P<0.05)。两组PBG、PINS及HOMA-β差异均无统计学意义(P>0.05)
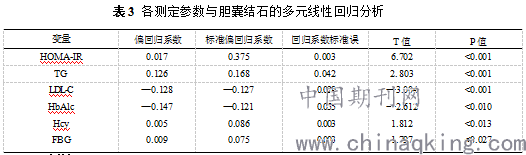
二、 胆囊结石多元逐步回归分析见表3
以胆囊结石为应变量,TC、TG、LDL-C、HDL-C 、Hcy、FBG、FINS、PBG、PINS、HOMA-IR、HOMA-β及HbAlc为自变量,多元逐步回归分析法显示,与胆囊结石相关性较强的指标依次为HOMA-IR、TG、LDL-C、HbAlc、Hcy及FBG。
讨论
T2DM易合并胆结石、胆囊炎这一观点已被大多数学者认同。2型糖尿病所表现的血脂异常、胰岛素抵抗、自主神经病变都是发生胆囊结石的高危因素。目前大多数学者认为作为2型糖尿病发病基础的胰岛素抵抗是胆囊结石形成的主要原因之一[ 2 ]。本研究结果显示2 型糖尿病合并胆囊结石组的FBG、FINS、HOMA-IR均明显高于2型糖尿病无胆囊结石组,更高于对照组,提示胰岛素抵抗与胆囊结石有关。当发生胰岛素抵抗时,胰岛素抑制血浆游离脂肪酸( FFA)浓度的作用下降,进入肝脏的FFA增多,刺激肝脏合成TG、LDL-C增加。同时胰岛素还可刺激肝脏中胆固醇生物合成限速酶活性,促使乙酰辅酶A羧化酶、磷酸甘油酰基转移酶合成增加,从而使肝脏胆固醇合成增加并向胆汁排泌,使胆汁饱和度上升。另外胰岛素抑制脂蛋白酯酶活性,使胆固醇降解缓慢,进一步增加胆固醇浓度,使胆固醇呈过饱和状态,促使结石形成。胰岛素抵抗时LDL-C转变为HDL-C过程受限,而HDL-C是公认的防石因素,其防石作用被削弱,促进胆结石形成[ 3 ]。本研究结果显示2 型糖尿病合并胆囊结石组的TC、TG均明显高于2型糖尿病无胆囊结石组,更高于对照组,2 型糖尿病合并胆囊结石组的HDL-C明显低于2型糖尿病无胆囊结石组,更低于对照组,说明血脂异常是促使胆囊结石形成的重要因素。另外,2型糖尿病患者往往存在自主神经病变,表现胆囊收缩乏力、胆汁淤积,黏稠度增加,胆盐浓度下降,促使胆固醇结晶析出,形成结石[4]。
Hcy 是一种含巯基氨基酸,是蛋氨酸代谢的中间产物,胰岛素对氨基酸代谢有重要作用,其作用缺乏或不足可能是糖尿病合并高Hcy 的原因之一,Fonseca 等[5]应用葡萄糖钳夹技术研究了胰岛素对2 型糖尿病及正常人血Hcy 的影响,输注胰岛素后,正常人血Hcy 水平明显下降,而伴有胰岛素抵抗的2 型糖尿病患者血Hcy 无变化。提示胰岛素对Hcy 代谢有重要作用。Dicker-Brown[6]体外研究血糖和胰岛素对亚甲基四氢叶酸还原酶(MTHFR)和胱硫醚合成酶(CBS)的活性的影响,发现胰岛素和血糖浓度增加后MTHFR增加,CBS的活性则下降。由于MTHFR和CBS是Hcy代谢过程中重要酶,因此认为胰岛素可能通过肝脏MTHFR和肾脏CBS活性参与Hcy代谢调节。胰岛素抵抗时由于胰岛素作用减弱可能改变这些参与Hcy代谢酶的活性从而引起Hcy浓度升高。本研究结果显示2 型糖尿病合并胆囊结石组的Hcy及胰岛素抵抗指数明显高于2型糖尿病无胆囊结石组,更高于对照组,证实胰岛素抵抗可导致Hcy 水平升高。同时高Hcy可导致糖尿病自主神经病变,其可能机制是:(1)Hcy能诱导过氧化氢的产生,使自由基的活性增加,对神经靶细胞具有直接的细胞毒作用。(2) Hcy通过对内皮细胞的氧化损伤导致小血管动脉硬化,导致神经纤维的损伤[7]。(3)一氧化氮合酶(NOS)存在于神经内膜内皮细胞、平滑肌细胞、毛细血管细胞和交感神经节中。NOS可催化L-精氨酸转化为瓜氨酸和NO,NO紊乱最终导致自主神经系统的损害和自主神经病变。(4)糖尿病患者多元醇途经的作用最终可导致NADPH的清除异常,使NO的形成减少,NO是重要的血管舒张和神经调节物质,同时使K+Na+ATP酶活性下降,导致血管收缩和神经内膜的血流量减少,也导致了神经纤维局部缺血和损伤,使神经纤维受损[8]。
综上所述,hHcy与2型糖尿病胆囊结石发病具有相关性,本研究结果显示与胆囊结石相关性较强的指标依次为HOMA-IR、TG、LDL-C、HbAlc、Hcy及FBG,进一步证实hHcy是胆囊结石发生的危险因素。但因本研究样本量较小,尚不能完全肯定Hcy与胆囊结石发病具有因果关系,要明确其间的关系,还需做大规模的前瞻性研究来证实。
参考文献
[1] Huang E J, Kuo W W, Chen Y J, et al. Homocysteine and other biochemical parameters in Type 2 diabetes mellitus with different diabetic duration or diabetic retinopathy[ J ]. Clin Chim Acta. 2006, 366 (1 - 2) : 293 - 298.
[2] Ruhl CE,Eveehart JE1.Association of diabetes,serum insulin,and C-peptide with gallbladder disease.Hepatology,2000,31(2):299.
[3] 童书允. 糖尿病与胆结石. 辽宁实用糖尿病杂志, 2000, 8 ( 3) :37-38.
[4 ] 曹泽伟,李方儒,白景文,等. 糖尿病胆囊超微结构的改变. 天津医药, 2004, 32 (7) : 421-422
[5 ] Fonseca VA ,Stone A ,Munshi M,et al . Oxidative stress in diabetic macro-vascular disease :does homocysteine play a role. South Med J ,1997 ,90 :903-906
[6 ] Dicker-Brown A.Fonseca VA.Fink LM The effect of glucose and insulin on the activity of methylene tetrahydrofolate reductase and cystathionine-beta-synthase: studies in hepatocytes 2001 158(2):297-301.
[7] Ambrosch A,Dierkes J,Lobmann R,et al.Hyperhomocysteinemia and endothelial dysfuction in IDDM.Diabetes Med,2001,18:185-192.
[8] Cohen JA,Jeffers BW,Stahler S,et al.Increasing homocysteine levels and diabetic autonomic neuropathy.Diabetes Med,2001,18:185-192.
论文作者:李亚 徐杰 白小岗 王晶
论文发表刊物:《临床医学教育》2018年3期
论文发表时间:2018/4/19
标签:胰岛素论文; 糖尿病论文; 胆囊结石论文; 胆固醇论文; 统计学论文; 半胱氨酸论文; 活性论文; 《临床医学教育》2018年3期论文;
