熊文明 时正义 王富金 (广西桂林市妇女儿童医院放射科 541001)
【摘要】目的 探讨儿童急性阑尾炎CT诊断价值。方法 回顾性分析32例儿童急性阑尾炎CT表现。结果32例中,术前正确诊断阑尾炎28例,诊断正确率为87.5%(28/32),28例术前正确诊断患儿中,CT诊断2 级3 例,3 级14 例,4 级8例,5级3例,CT分级诊断正确率为92.9%(26/28)。CT诊断阑尾穿孔10例,诊断正确率为83.3%(10/12)。结论 CT能直接显示阑尾及阑尾周围改变,对儿童急性阑尾炎具有较高的诊断价值。
【关键词】阑尾炎 儿童 体层摄影术 X 线计算机
【中图分类号】R574.61 【文献标识码】A 【文章编号】1672-5085(2013)34-0065-02
急性阑尾炎为儿童常见的急腹症之一,由于儿童阑尾具有特殊的解剖及生理特点,穿孔几率较高,易形成化脓性腹膜炎,多数临床表现不典型,患儿不配合,严重者甚至可危及生命。因此,早期诊断儿童急性阑尾炎意义重大[1]。随着CT的广泛应用,其在儿童急性阑尾炎的诊断方面发挥着越来越重要的作用,目前关于儿童急性阑尾炎CT表现的报道仍较少[2-5],本文回顾性分析本院2008年1月~2012年6月32例儿童急性阑尾炎CT表现,旨在探讨CT在其诊断方面的价值。
1 资料与方法
1.1一般资料:本组共32例,其中男21例,女11例,年龄5岁4个月~17岁,平均11岁8个月。患者临床表现为转移性右下腹痛9例,右下腹持续性疼痛16例,中下腹部隐痛7例,伴发热18例,呕心、呕吐29例,腹泻12例,腹胀18例。右下腹麦氏点压痛19例,全腹压痛、反跳痛伴腹肌紧张9例,右下腹部包块3例。白细胞升高29例,中性粒细胞升高22例。病程6小时~4天,平均1.2天。
1.2 CT扫描及分析
21例行盆腔急诊CT平扫,11例行全腹CT平扫。不合作患儿均扫描前30 min口服10%水合氯醛5-10 mg/kg镇静。扫描采用Philips双层螺旋CT机螺旋扫描。由2位放射科医师回顾性盲片分析进行CT分级,意见不一时协商。综合各种CT征象,进行CT分级,并与手术及病理相对照,共分为1~5 级。1 级(可疑阑尾炎):阑尾直径6~8 mm,周围无异常改变;2 级(单纯性阑尾炎):阑尾直径>6 mm并阑尾壁增厚>2mm,但无阑尾周围渗出;3级(阑尾炎伴阑尾周围炎):阑尾直径>6mm伴有阑尾周围渗出及条索状影;4级(坏疽性或出血性阑尾炎):阑尾直径>6mm伴有阑尾周围积液;5级(阑尾周围脓肿或炎性包块形成)。阑尾炎并穿孔的CT表现为阑尾周围游离气体影、阑尾周围脓肿、炎症包块[2-5]。
2 结果
2.1 CT表现
32例中,28例能清楚地发现阑尾,表现为阑尾不同程度增粗、水肿。12例显示阑尾壁增厚。16例阑尾腔内积液,9例腔内积气、积液,7例腔内显示欠清楚。9例阑尾腔内粪石,占28.1%。28例阑尾周围“条纹征”。 3例阑尾周围脓肿和炎性包块。8例阑尾周围游离积气。11例少量腹水,9例盲肠积液,20例周围肠壁增厚,3例低位小肠不完全性梗阻。
32例中,术前诊断正确28例,诊断正确率为87.5%(28/32),术前未能明确诊断4例,其中3例由于患儿瘦弱,CT上阑尾显示不清。1例患者为单纯性阑尾炎,患儿阑尾增粗不明显,粗约6mm,阑尾周围脂肪间隙模糊,术前漏诊。
28例术前诊断正确患儿中,CT诊断2 级3 例,3 级14 例,4 级8例,5级3例(图1~4)。正确分级诊断26例,正确率达92.9%(26/28),2例分级诊断错误,均为4级误诊为3级,分析原因主要是阑尾周围少量积液误诊为条纹征。CT诊断穿孔性阑尾炎10例,正确率为83.3%(10/12),4例患者术前漏诊,均未见脓肿、游离积气及炎症包块等。
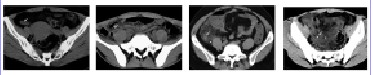
图1 2级 图2 3级 图3 4级 图4 5级
2.2手术及病理
32例CT检查结束后6小时~3天内行手术治疗,术中见阑尾不同程度肿胀、增粗,合并阑尾周围脓肿3例,阑尾穿孔12例(37.5%)。病理上,卡他型阑尾炎4例,蜂窝织型阑尾炎11例,化脓型阑尾炎7例,坏疽型阑尾炎10例。
3 讨论
儿童阑尾具有解剖位置高、阑尾肌组织少、系膜动脉细小、黏膜皱襞不成熟、管腔细小、阑尾壁薄弱等解剖及生理特点,因此阑尾一旦出现炎症,容易导致早期栓塞、穿孔,并且年龄越小,穿孔率越高[1,3,4]。此外,儿童急性阑尾炎容易发生炎症扩散,易导致全腹急性腹膜炎,严重者形成炎症包块及脓肿。其原因与大网膜发育不成熟、盲肠活动度大有关,较难限制炎症的扩散[1,3]。本组儿童阑尾穿孔率达37.5%,其中28.5%患儿出现全腹腹膜炎的体征,3例患儿合并阑尾炎症包块/脓肿,均很好地验证了儿童阑尾炎的相对特殊性。
儿童急性阑尾炎患者的临床表现通常不典型。由于儿童患者不能很好地进行语言表达,不能正确诉说其临床症状,加之儿童腹壁肌肉薄弱、腹壁肌紧张很不明显,患儿查体不合作,不能准确判断局限性压通点和腹肌紧张,而且病情发展迅速,穿孔后很快形成全腹膜炎,甚至危及生命,导致术前临床诊断通常较成人更加困难[1,3,4]。因此,早期正确诊断对临床及时手术治疗非常重要。本组28.1%患儿出现典型转移性右下腹痛,50%患儿出现持右下腹持续性疼痛,59.4%患儿出现右下腹麦氏点压痛,均低于成人,充分体现了儿童阑尾炎临床表现的的特殊性。
CT扫描时间短,能够横断面、连续、准确显示阑尾及阑尾周围改变,为阑尾炎的诊断及临床手术切除提供了可靠的客观依据,在儿童急性阑尾炎的诊断方面发挥着越来越重要的作用[2-6]。研究报道CT诊断儿童阑尾炎比超声具有更高的敏感性、特异性[2]。儿童与成人急性阑尾炎的CT特征相似,其直接征象包括阑尾增粗、肿胀,阑尾壁增厚,是诊断儿童急性阑尾炎的最重要、最可靠的征象,阑尾内粪石、积气及积液均提示急性阑尾炎,研究报道阑尾内粪石发生率可至50%,有助于儿童急性阑尾炎的诊断[3-6]。儿童急性阑尾炎的CT间接征象主要有阑尾周围炎症、周围肠壁增厚、小肠梗阻、腹水及盆腔积液等[2-6]。阑尾周围炎症CT主要表现为阑尾周围脂肪间隙模糊,密度增高,呈“条纹征”。儿童急性阑尾炎穿孔后,网膜易局部包裹炎症导致阑尾周围炎症包块及脓肿形成。此外,由于儿童急性阑尾炎具有其特殊性,其间接征象常较直接征象更明显。本组32例中,28例患儿均能清楚显示阑尾炎的直接征象及间接征象,术前均能做出正确诊断,诊断正确率达87.5%,稍低于既往文献报道,分析原因,可能与本组病例数较少,同时,患儿均仅行CT平扫检查,均未行CT增强扫描有关。3例患儿由于较瘦,腹腔内脂肪组织较少,受周围小肠、肠系膜血管等影响,阑尾未见明确显示,术前误诊、漏诊。1例患儿由于阑尾增粗不明显,阑尾周围脂肪间隙模糊,术前漏诊,术后证实为单纯性阑尾炎。
CT在儿童急性阑尾炎方面具有较大的临床实用价值,不仅能够对其诊断诊断,并且能够对其进行准确的术前CT分级,在选择治疗方案、初步判断预后等方面意义较大[2-5]。本组CT诊断2 级3 例,3 级14 例,4 级8例,5级3例,分级诊断正确率为92.9%(26/28),与既往文献基本一致。本组2例4级误诊为3级,分析原因主要是阑尾周围少量积液误诊为条纹征。
总之,儿童急性阑尾炎是特殊类型的阑尾炎,临床症状和体征常不典型,易穿孔,易合并弥漫性腹膜炎,产生严重的并发症。CT能直接显示阑尾及阑尾周围的多种病变,对儿童急性阑尾炎及其并发症的诊断方面意义重大,尤其是临床症状不典型的儿童,及时行腹部CT检查,以排除有无阑尾炎。
参考文献
[1] Friday JH. Update on appendicitis: diagnosis and presurgical management[J]. Curr Opin Pediatr, 2006,18(3):234-238.
[2] Holscher HC, Heij HA. Imaging of acute appendicitis in children: EU versus U.S. or US versus CT? A North American perspective[J]. Pediatr Radiol, 2009,39(5):497-499.
[3] 王芳,邵剑波,唐映波,等. 儿童急性阑尾炎的CT表现及其评价[J]. 放射学实践, 2009,24(10):1151-1154..
[4] 张增俊,施伟栋,刘勃,等.小儿急性阑尾炎CT诊断[J].实用放射学杂志,2005,21(3):308-309.
[5] 王军.螺旋CT在无典型临床表现阑尾炎诊断中的应用与价值[J].中国医学创新, 2012,9(6):147-148.
[6] 李华莉.64排螺旋CT对急性阑尾炎的临床应用价值[J].中国医学创新, 2012,9(8): 83-85.
论文作者:熊文明,时正义,王富金
论文发表刊物:《中外健康文摘》2013年第34期供稿
论文发表时间:2014-1-23
标签:阑尾论文; 阑尾炎论文; 儿童论文; 患儿论文; 炎症论文; 正确论文; 征象论文; 《中外健康文摘》2013年第34期供稿论文;
